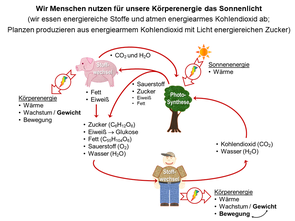
Diabetes mellitus (Zuckerkrankheit)
Bewegungsmangel

Der Mensch ist dazu "gemacht", sich viel zu bewegen (nach Schätzungen ca. 10 bis 20 km pro Tag). Der Anstieg der Menschen mit Übergewicht und Adipositas hat seinen wesentlichen Urpsrung in einer "Unterbenutzung" von Muskulatur.
Auf arte findet sich eine Dokumentation zum Thema "Bewegungskrise":
https://www.arte.tv/de/videos/104799-000-A/die-bewegungskrise/
Einleitung
Die "Zuckerkrankheit", Diabetes mellitus genannt, ist eine Erkrankung, die hauptsächlich ältere Menschen betrifft. So haben ungefähr 5 % der Menschen in Deutschland einen Diabetes (nicht einmal jeder zwanzigste), wenn sie jünger als 60 Jahre alt sind. Ab einem Alter über 60 steigt diese Erkrankung jedoch stark an, sodaß bei den über 70-jährigen mindestens jeder 5. Bundesbürger von der Zuckerkrankheit betroffen ist (Quelle: Robert-Koch-Institut). So sind heutzutage insgesamt über 6 Millionen Deutsche Diabetiker, weltweit gibt es nahzu 400 Millionen Diabetiker. Dabei hat sich die Zahl in den letzten 30 Jahren mehr als verdoppelt, in den USA sogar mehr als verdreifacht.
Adipositas / Übergewicht
Da man nach dem Energieerhaltungssatz nicht Gewicht zunehmen kann, ohne daß Energie zugeführt wird, entsteht Übergewicht immer aus einem Mißverhältnis zwischen Energiezufuhr und Energieverbrauch:
- zu viel bzw. falsches Essen
- zu wenig Bewegung
- Kombination von vielem / falschem Essen und Bewegungsmangel
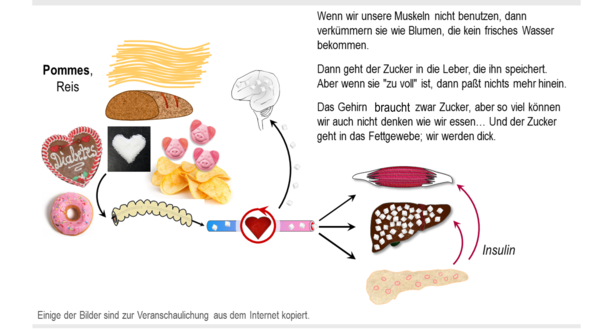
Die Energie gelangt entweder in den Muskel (Bewegung), in das Gehirn (Denken) bzw. andere Körperzellen oder in die Leber. Wenn die Leber genug Energie gespeichert hat (Zuckermoleküle und Fett), dann nimmt sie nichts mehr auf und der Blutzuckerspiegel bzw. die Blutfettwerte steigen. Hier gilt das "Überlaufprinzip" nach Dr. Andreas Richter: Wenn der Tank voll ist, dann muß das Auto erst fahren, damit wieder nachgeankt werden kann; wenn die Leber also verfettet (voll) ist, dann müssen wir uns erst bewegen, bevor Essen wieder sinnvoll ist.
Adipositas-Chirurgie
Adipositas-Therapie mit Medikamenten
Es gibt Diabetes-Medikamente, die man auch für die Behandlung des krankhaften Übergewichtes einsetzen kann. In der Regel übernehmen die Krankenkassen die Kosten dann, wenn ein Diabetes mellitus vorliegt. Wir führen hier Zuckerbelastungstests durch und bestimmen zusätzlich zum Blutzucker weitere Parameter und können deshalb auch bereits Vorstufen eines Diabetes mellitus diagnostizieren. Die Befunde kann man dann der Krankenkasse vorlegen und diese manchmal damit überzeugen, solch eine Therapie zu einem früheren Zeitpunkt zu beginnen, um Komplikationen der Adipositas oder eine OP möglichst weit hinauszuzögern.
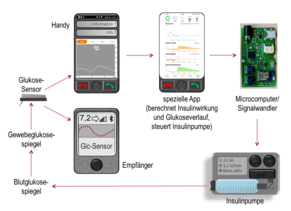
AID- und "hybrid closed loop"-Systeme
Sogenannte closed loop- oder hybrid closed loop-Systeme werden auch als AID-Systeme (AID: automated insulin delivery) bezeichnet und sollen helfen, die Glukosestoffwechsellage besser einzustellen. Dies wird erreicht, weil Glukose-Meßwerte von einem Sensor über eine App bzw. eine direkte Übertragung zur Steuerung einer Insulinpumpe verwendet werden.
Closed loop heißt "geschlossene Schleife" und meint, daß - wie bei einem Thermostaten, der die Heizung zu Hause in Abhängigkeit von der Temperatur automatisch steuert - auch der Glukosespiegel automatisch durch die Insulinabgaben einer Pumpe geregelt werden kann. Soweit, daß man von einem "vollautomatischen Regelkreis" sprechen kann, ist man allerdings nicht; denn man muß bei jedem System unterschiedlich nachjustieren. Deshalb ist es ein Hybrid-System, welches eine automatisierte Pumpe und die Möglichkeit der zusätzlichen manuellen Steuerung verbindet (sog. hybrid closed loop). Das ist bis jetzt auch gut so.
Was benötigt man hierfür?
- Es gibt mehrere kommerzielle Systeme, die angeboten werden:
- MiniMed (Medtronic)
Pumpe mit Katheter, Glukosewerte auf Pumpe und auf Handy anzeigbar
Gardian-Sensor
- Medtrum-System
Patchpump, Glukosewerte auf Empfänger/Steuereinheit sichtbar
Medtrum A6-Sensor, S7-Sensor
keine Anpassung des Insulins an hohe Glukose; nowendige Kalibration
- X-slim 2 (Tandem)
Pumpe mit Katheter, Glukosewerte auf Pumpe sichtbar
G4-/G5-/G6-Sensoren, G7-Sensor als Studie "unterwegs"
- Ypsopump (Ypsomed)
Pumpe mit Katheter, Glukosewerte auf Handy sichtbar
G6-Sensor, G7-Sensor als Studie "unterwegs"
- Accu-Chek Insight (Roche)
Pumpe mit Katheter, diabeloop-System, Glukosewerte auf Steuereinheit sichtbar
G6-Sensor; System wird durch ein neues System mit Patchpump ersetzt werden
- weitere Pumpensysteme mit Sensorschnittstellen sind anderenorts bereits im Einsatz
z.B. Kaleido mit diabeloop, Menarini-System
oder "Do it yourself (DIY) closed loop" (keine kommerzielle Entwicklung) mit
- verschiedene Glukosesensoren möglich, auch solche mit sehr guter Präzision,
die die Werte immerzu an ein Handy senden - Smartphone, auf welches ein selbst angepaßtes Programm aufgespielt wird
- dieses übernimmt automatisch die Glukosewerte und zeigt sie an
- es schätzt aufgrund der Grundeinstellungen, Glukosewerte und Eingaben den Insulinbedarf ab
- es sendet ein Signal aus, um eine Insulinpumpe fernzusteuern (z.B. BlueTooth) - Signalwandler, welcher das Signal vom Programm im Handy verarbeitet und wie eine Fernbedienung zu einer Insulinpumpe weitergibt (manche Systeme), z.B. Bluetooth >>> Radiofrequenzen (nicht alle Pumpen wie z.B. die Dana RS benötigen einen solchen Zwischenschritt)
- eine Insulinpumpe, Welche das Signal vom Handy oder vom Signalwandler aufnimmt und die Insulinabgabe entsprechend anpaßt
Vorteile: verschiedene flexible Systeme teilweise kombinierbar, exzellente Handy-Steuerung
Nachteile:
- in manche Systeme können nur ältere Pumpenmodelle eingebunden werden
- man benötigt einen Computer, ggf. einen Entwickleraccount für Software, Software
selbst, für manche Systeme einen SIgnalwandler oder Mirkocomputer und Verständnis
dafür
- bis jetzt kann man dafür keine validierte Schulung durchlaufen; Hilfe gibt es in
Internetforen wie Facebook-Gruppen, usw.
Was sind die Voraussetzung für alle Varianten?
- man muß sich mit seinem Glukosesensorsystem auskennen
- man muß sich mit seiner Insulinpumpe auskennen
- man muß nach wie vor seine Insulinbolusabgaben gut berechnen können, denn eine Vollautomatisierung schaffen die Systeme heutzutage noch nicht
- man muß wissen, wie man solche Systeme stoppen und auf eine ganz normale Spritzentherapie umsteigen kann (dies gilt für alle Pumpen)
- man muß ein motivierter Patient sein
- manche benötigen mit der selbstgeschriebenen Software Hilfe (Mitgliedschaft in entsprechenden Foren)
Bronzediabetes
Als Bronzediabetes bezeichnet man die Entstehung der Zuckerkrankheit (Diabetes mellitus, s. dort) bei Patienten, die an einer Eisenspeicherkrankheit leiden. Diese kann auftreten, weil das Eisen nicht mehr abtransportiert wird oder weil viel zu viel Eisen zugeführt werden muß (z.B. durch Bluttransfusionen, wenn man eine Bluterkrankung hat). Wegen der typischen Braunfärbung der Haut erhielt die Krankheit ihren Namen.
Das Eisen, welche zu viel im Organismus vorliegt, lagert sich auch in den endokrin-aktiven Zellen ab und kann somit zu Ausfallserscheinungen hormonbildender Drüsen führen:
- Bauchspeicheldrüsenzellen, die Insulin produzieren
- weibliche bzw. männliche Keimzellen, die Geschlechtshormone produzieren
- Hirnanhangsdrüsenzellen
- Nebennierenzellen
u.a.
Manchmal sind verschiedene Hormonsysteme gleichzeitig betroffen, sodaß man diese Erkrankung auch mit einem Polyglandulären Autoimmunsyndrom verwechseln kann.
Diabetes insipidus

Der Diabetes insipidus wurde früher als "Harnwasserruhr" bezeichnet und beschreibt, daß man große Mengen Urins produzieren und verlieren kann. Die Folge ist ein starkes Durstgefühl, das auch nachts besteht. Die Ursache liegt oft in einer Störung der Hirnanhangsdrüse (Hypophysenhinterlappen), kann allerdings auch in den Nieren begründet sein bzw. die Folge bestimmter Tabletten. Davon abzugrenzen ist die harntreibende Therapie bei Herz- oder Leberkrankheiten, aber auch bestimmte Erkrankungen der Nebennieren bzw. der Nieren mit einer Tendenz, Salz zu verlieren.
Diabetes mellitus
zum YouTube-Video
Diabetes mellitus Typ 1
Beim Diabetes mellitus Typ 1 greift das Immunsystem aus bisher zu wenig verstandenen Gründen die Insulin-produzierenden Zellen in der Bauchspeicheldrüse an und führt - früher oder später - zu deren Vernichtung. Schließlich wird in der Bauchspeicheldrüse zu wenig Insulin produziert, sodass die Blutzuckermoleküle nicht in die Zellen des Körpers hineingelangen können und die Organe einem Zuckermangel (Energiemangel, wie bei einem Auto ohne Benzin) ausgesetzt sind.
Bei dieser Diabetes-Form muß mit Insulin behandelt werden. Bei der Insulintherapie gibt es verschiedene Formen und Konzepte, wie diese durchgeführt wird. Das liegt daran, daß über die letzten 90 Jahre verschiedene Insulinsorten entwickelt wurden, wobei jedes seine Eigenheiten hat. So wird natürliches Insulin eingesetzt ("Alt-Insulin", "Normalinsulin"), Verzögerungsinsulin (normales Insulin mit besonderem chemischen Kniff) und "Insulinanaloga". Das sind Moleküle, die dem natürlichen Insulin weitgehend nachempfunden, aber an entscheidenden Stellen verändert wurden. Diese Veränderungen bewirken, daß der Insulin-ähnliche Stoff noch schneller wirkt als das natürliche Insulin oder viel, viel länger. Der eine Vorteil besteht darin, daß man keinen Spritz-Eß-Abstand mehr einhalten oder - wenn es viel länger wirkt - z.B. nur einmal am Tag "Verzögerungsinsulin" spritzen muß.
Außerdem gibt es noch die Therapie mit der Insulinpumpe, wofür wir ebenfalls Einstellungen und Schulungen anbieten.
Mehr und mehr Patienten werden von uns auch mit Glukosesensoren betreut, wobei wir die Versorgung mit verschiedenen Systemen anbieten (Schulung, Verschreibung, Einbau, Ausbau, Kontrolle).
Manchmal sind weitere hormbildende Organe von einem Angriff des Immunsystems betroffen; dann spricht man von einem Polyglandulären Autoimmunsyndrom.
- Fiorella klärt in ihrem Namen und im Namen der Deutschen Diabetes-Gesellschaft in einem Video über Manifestationssymptome auf:
> zum Video - Eine Mutter berichtet über ihre Erfahrungen mit Diabetes mellitus Typ 1 bei ihrem Kind:
> zum Video - Ein betroffenes Kind antwortet auf Fragen von Studenten:
> zum Video
Diabetes mellitus Typ 2
Während bei Typ 1 ein Insulinmangel vorliegt, wird beim Diabetes mellitus Typ 2 zunächst noch viel Insulin produziert, und die Spiegel sind sogar höher als bei Menschen ohne Zuckerkrankheit. Das Problem ist jedoch, daß dieses Insulin keine normale Wirkung entfalten kann. Man spricht deshalb von einer "Insulinresistenz".
Die Behandlung zielt also zunächst auf eine verbesserte Lebensführung ab, um den Patienten lange Lebensqualität und Unabhängigkeit zu erhalten. Dies schließt folgende Aspekte ein:
- mehr Bewegung, mehr Bewegung, viel mehr Bewegung
- mehr Schlaf, z.B. durch einen geregelten Tagesablauf
- ggf. Umstellung der Ernährung auf ein Maß, das den Bedürfnissen des Menschen entspricht
- Umstellung des Trinkverhaltens
- Stärkung der geistigen Fitneß, z.B. Behandlung von Depressionen
Sind diese Maßnahmen erfolglos, dann werden verschiedene Medikamente eingesetzt, schließlich auch Insulin und ähnliche Stoffe, wenn Tabletten alleine nicht mehr helfen.
Diabetes mellitus Typ 3, als Folge anderer Erkrankungen
In dieser Gruppe werden solche Erkrankungen zusammengefaßt, die zu einem Diabetes mellitus führen, aber eben keine Immunreaktion darstellen (also kein Typ 1) und auch keinen typischen Diabetes Typ 2. Hierzu zählen folgende Formen:
- genetische Ursachen (z.B. MODY - Maturity Onset Diabetes of the Young). Wenn z.B. der Zuckerspiegel von der Bauchspeicheldrüsenzelle nicht richtig wahrgenommen wird, reagiert die Bauchspeicheldrüse mit einer verspäteten oder zu geringen Ausschüttung von Insulin. Dann entsteht auch ein Diabetes mellitus. Zur Entdeckung dieser Varianten benötigt man viel Erfahrung. Bei entsprechendem Verdacht stehen heutzutage Gentests zur Verfügung.
- dauerhafte Entzündung der Bauchspeicheldrüse (chronische Pankreatitis): Hierbei wird das Gewebe der Bauchspeicheldrüse aufgelöst, einschließlich der Insulin-produzierenden Zellen. Es entsteht ein Insulin-Mangel. Auch Operationen an der Bauchspeicheldrüse führen zum selben Problem.
- Diabetes mellitus infolge hormoneller Veränderungen, z.B. Schilddrüsenüberfunktion, Akromegalie (Wachstumshormonüberschuß bei Hirnanhangsdrüsenstörung), Cushing-Syndrom (zu viel Cortisolproduktion im Körper), Therapie mit Glukokortikoiden (Cortison-artige Stoffe), u.a. Auch bezüglich dieser Probleme besteht bei uns ein Schwerpunkt.
- Schwangerschaftsdiabetes (Gestationsdiabetes). In der Schwangerschaft besteht ein besonderes Risiko, einen Diabetes zu entwickeln, und es finden sich Besonderheiten bei der Diagnose und bei der Therapie.
- syndromatische Formen, z.B. DIDMOAD-Syndrom (Kombination mit Diabetes insipidus, Taubheit, Blindheit), u.a.
Es gibt sogar noch mehr Formen, die jedoch sehr selten sind.

3 Gründe für Typ 2
Bewegungsmangel

Der Mensch ist dazu "gemacht", sich viel zu bewegen (nach Schätzungen ca. 10 bis 20 km pro Tag). Mit der Entwicklung der Gesellschaft hat der Mensch versucht, sich die Arbeit immer leichter zu machen. Leider ist er bei manchen Dingen weit über das Ziel hinausgeschossen, und er verwöhnt sich viel zu sehr. Viele Arbeiten lassen sich vom Schreibtisch aus erledigen. Der Muskelstoffwechsel erhält kaum Anregungen und ist wie heruntergefahren. Normalerweise müßte der Mensch mehrere Kilometer am Tag zügig spazieren gehen, denn die Anpassung des Stoffwechsels für den Menschen schließt körperliche Arbeit und das Gehen langer Wege mit ein. Und tatsächlich, wenn man im Urlaub eine "Städtetour" unternimmt (ohne Stadtrundfahrt), dann kommt man leicht auf 10 km - auch wenn dem Ungeübten danach die Beine weh tun...
Heute weiß man, daß Knochenzellen in den Beinen bestimmte Moleküle bei Belastung ausschütten. Diese dienen dem Körper, um seinen Knochenbau dem Gewicht anzupassen. Diesselben Moleküle signalisieren dem Gehirn aber auch, wenig Appetit zu entfalten. Denn wer viel geht und steht, der wiegt viel und benötigt kein Hungergefühl. Wer allerdings viel sitzt und liegt, der wiegt nicht so viel und entwickelt Appetit.
Schlafmangel
Ein unregelmäßiger Tagesablauf bewirkt oft, daß noch spät in die Abendstunden hinein gegessen wird. Das führt dazu, daß der Abbau von Fett gestört wird und die stoffwechselaktiven Zellen von Fettmolekülen überladen werden.
Wichtig ist auch, dass der Körper hinreichend viel Schlaf hat, um seine Stoffwechselprozesse in Ruhe abschließen zu können. Die Reduktion von Schlaf nimmt dem Körper die Zeit, bestimmte Abbauprozesse zu Ende zu führen, um Raum für neue Nahrung zu schaffen. Dieser Umstand fördert ebenfalls die Überladung stoffwechselaktiver Zellen mit Fett- und Zuckermolekülen.
Während des Schlafes werden hormonelle Rhythmen reguliert und angepaßt. Ein Schlafmangel führt zu einer Streßreaktion und damit auch zur Ausschüttung von Streßhormonen. Nahezu alle Streßhormone provozieren Appetit und bewirken tiefgreifende Veränderungen im Glukosestoffwechsel sowie insgesamt eine Steigerung des Blutzuckers. Die Verwertung der Zuckermoleküle wird hingegen gehemmt.
falsches Essen

Das Gehirn kann keinen Zucker speichern. Es ist also darauf angewiesen, daß aus dem Blut immer wieder neue Nährstoffe (auch Zucker) herangeführt werden. Da eine Unterzuckerung keine Perspektive hat, ist die Appetitregulation so eingestellt: eher zu viel als zu wenig. Um dies zu erreichen schaltet das Gehirn das Streßsystem an, wenn es Nährstoffe braucht, und es belohnt uns mit einem guten Gefühl, wenn wir die Nährstoffnot unseres Gehirns befriedigen. Außerdem wurde vor hunderten von Jahren noch Dinge gegessen, die uns heute vermutlich so nicht schmecken würden ("Der Hunger treibt's rein!"). Unsere Appeptitregulation ist also "zu hoch" für unseren Bedarf eingestellt, denn zu niedrig ist aus Sicht der Evolution kein Erfolgsmodell. Während der Mensch während seiner Entwicklung immer wieder Hungerzeiten durchmachen mußte, wird in Deutschland heute eher zu viel gegessen. Und nicht nur das. Das Essen ist bereits vorbereitet, gewürzt, angereichert, haltbar gemacht, usw. Kurz: wir essen heutzutage nicht nur zu viel, sondern auch die Zusammensetzung des Essens ist oft falsch, wenn man darauf zu wenig achtet. Nicht mehr der Hunger treibt es rein, sondern der wunderbare Appetit...
Um es gut zu machen, muß man sich aktiv für seine Ernährung interessieren und die notwendige Zeit nehmen. Wurde die Diagnose eines Diabetes mellitus Typ 2 gestellt, ist allerspätestens dann die Zeit gekommen, sich darüber Gedanken zu machen. Eine Ernährungsberatung ist sinnvoll, löst aber nicht alle Probleme. Vielleicht lohnt sich eine Ernährungsberatung auch für andere Menschen?
Zum Beispiel gewöhnt sich der Mensch relativ leicht an salzreiches Essen, gezuckerten Tee bzw. Fruchtsäfte oder Limonaden sowie fettreiche Mahlzeiten. Das ist gleichzeitig eine gute Nachricht: der Mensch kann sich ebenso an salzärmeres Essen, ungesüßten Tee bzw. Wasser oder Sprudelwasser sowie fettarme Mahlzeiten gewöhnen. Die Umstellung kann gelegentlich schwierig sein. Das liegt daran, daß man dann auf die Aktivierung des Belohnungssystems vom Gehirn verzichten muß. Es kann sich anfühlen wie ein Entzug. Tatsächlich ist es heutzutage nicht selbverständlich, seinem Körper alle Stoffe, die er benötigt, in ausreichender Menge zuzuführen, ohne zu viel zu Essen. Deshalb bedarf die Ernährung eines geschulten Auges und eines starken Willens. Und es bedarf eines ausreichenden Schlafes sowie viel Bewegung.
5 Ziele einer guten Diabetesbehandlung
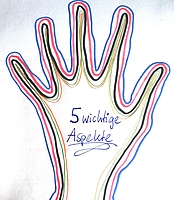
Neuere Studien haben gezeigt, daß 5 Aspekte bei Diabetikern besonders wichtig sind, um eine (fast) völlig normale Lebenserwartung bei guter Lebensqualität zu erreichen:
- Nichtraucher sein
- viel Bewegung
- Liebe, Lachen, Lust zum Leben (z.B. kein Streß in/mit der Familie, mit Nachbarn, bei der Arbeit)
- gute Blutzuckereinstellung mit (fast) normalem HbA1c
- gute Blutdruckbehandlung (130/80 mm Hg und niedriger)
Je früher diese Ziele erreicht werden, desto normaler ist die Lebenserwartung und die Lebensqualität.
Folgende Dinge spielen danach auch eine wichtige Rolle:
- gesunde Ernährung
- normale Blutfette, ggf. auch mit medikamentöser Therapie
- keine Eiweißausscheidung im Harn / normale Nierenfunktion
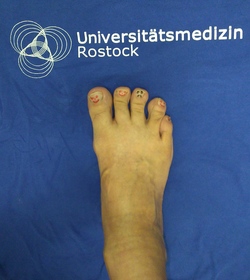
diabetisches Fußsyndrom mit Schmerzen/Neuropathie

Hier bieten wir unseren Patienten eine entsprechende Begleitung an, die von einer medikamentösen Therapie bis hin zu Infusionen reicht. Nehmen Sie zunächst bitte Kontakt mit unserer Diabetesambulanz auf.
diabetisches Fußsyndrom mit Wunde
Haben Sie ein Fußproblemen mit offenen Wunden, kommen Sie gerne in unser > interdisziplinäres Wundzentrum. Dort arbeiten mehrere Fachdisziplinen Hand in Hand und kümmern sich auch um die typischen Probleme von Diabetespatienten.
Diät
Wenn eine Diät dazu führt, dass das Gehirn "mithungert", dann wird das Streßsystem aktiviert. Eine Aktivierung des Streßsystems ist auch bei psychischem Streß möglich, bei entzündlichen oder infektiösen Erkrankungen, bei Schlafmangel und dann, wenn man Glukokortikoide einnimmt. Wenn das Streßsystem aktiviert ist, dann stimulieren das Gehirn und die Hirnanhangsdrüse unsere Nebennieren, welche Adrenalin und Cortisol freisetzen. Diese Hormone führen zu Hunger, und es wird immer schwerer, eine Diät überhaupt durchzuhalten. In der Leber führen die Hormone zur Freisetzung von Zucker und damit zu einer Erhöhung des Blutzuckerspiegels. Der Blutzucker steuert die Insulinausschüttung; Insulin und Cortisol bewirken zusammen die Entstehung von Fettgewebe ("Hüftspeck", "Leberverfettung"). Im Muskel wird Eiweiß abgebaut, um der Leber zu helfen, und somit der Muskel selbst, da dieser einen hohen Eiweißanteil aufweist. Deshalb sollte man sich mehr bewegen, bevor man sich dazu entschließt, eine Diät zu machen. Und wenn man eine Diät macht, muß man sich erst recht mehr bewegen, damit das wertvolle Muskelgewebe erhalten bleibt.
Ernährung
In der Adipositas-Sprechstunde unserer Kollegen in der Chirurgie wird auch eine Ernährungsberatung angeboten. Wichtig ist es, zunächst genügend Bewegung zu haben, damit der Muskel - unser wichtigstes Stoffwechselorgan für Zucker - nicht bei einer Diät abgebaut wird. Man geht davon aus, dass man mind. 11.000 Schritte pro Tag gehen soll, wenn man abnehmen will. Das sollte man sich vor dem Beginn einer Diät, einer Medikamententherapie oder einer Operation klarmachen, denn diese Notwendigkeit besteht ja unverändert auch nach einer medizinischen Maßnahme. Grobe Fehler, wie alle Wege mit dem Auto abfahren (z.B. zum Bäcker am Wochenende oder die Kinder zur Schule) oder zuckerhaltige Getränke "gegen den Durst" schlürfen, die sollte man tunlichst meiden. Versuchen Sie doch für das erste, das Auto stehen zu lassen und den Energiegehalt in Ihren Getränken zu reduzieren; wir wünschen Ihnen dafür viel Energie von innen heraus. Prosit 2023!
Glukosesensoren
Unter Glukosesensoren versteht man im engeren Sinne, Meßsysteme, die ein metallisches Haar besitzen (meist Gold oder Platin) und unter der Haut im Fettgewebe den Glukosegehalt der Lymphflüssigkeit messen. Sie haben 3 entscheidende Vorteile gegenüber herkömmlichen Blutzuckerselbstmessung:
- kontinulierliche Messung ohne Fingerstiche (bei den meisten Systemen)
- Weitergabe der Messung an technische Geräte mit Alarmfunktion
- Einbeziehung von Bekannten/Verwandten als "Follower-Funktion", um bspw. Hilflosigkeit abzuwenden (bei den meisten Systemen)
Aber auch die dünnen Meßstreifen für die Blutzuckermeßgeräte sind im eigentlichen Sinne Glukosesensoren.
Unsere Sektion bietet als zertifiziertes Zentrum auch Beratungen zu allen am Markt befindlichen Glukosesensorsystemen und Insulinpumpen an. Wir führen die technischen Einweisungen in diese modernen Technologien durch, nehmen In- und Explantationen vor.
Noch Fragen? Dann kontaktieren Sie uns gerne.
Glukosesensoren - wie sie funktionieren
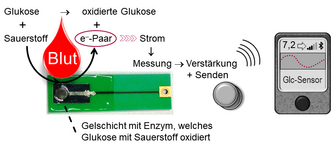
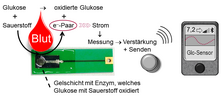
Wie funktionieren eigentlich Glukosesensoren?
Die im Blut oder in der Gewebeflüssigkeit befindliche Glukose wird mit Hilfe eines Enzyms oxidiert. Dabei wird Energie frei (Elektronen), die benutzt werden kann, um eine Farbe zu bilden (optisches System) oder die man über ein klitzkleines Amperometer messen kann (elektrisches System).
In den 90er Jahren wurde viel mit optischen Systemen gearbeitet, man brauchte eine dicken Bluttropfen, um genügend Farbumschlag auszulösen. Dieser wurde mit einem winzigen Photometer detektiert.
Mit der zunehmenden Miniaturisierung und Mikroelektronik ist es leichter, den durch die freiwerdenden Elektronen entstehenden elektrischen Ministrom direkt zu messen. Dabei ist die Stromstärke proportional zur Anzahl der Elektronen und somit zur Menge der oxidierten Glukose - also der Glukosekonzentration in der Flüssigkeit.
Der Meßwert kann über ein kleines Amperometer (Blutzuckermeßgerät) direkt umgerechnet und angezeigt oder an einen Empfänger bzw. Handy gefunkt werden. Dann wird er dort berechnet und angezeigt (Glukose in mmol/l oder mg/dL).
Das Enzym wurde vorher gentechnisch hergestellt, gereinigt und hauchdünn in Form eines Gels wie eine Membran, die für rote und weiße Blutkörperchen undurchlässig ist, auf den Sensor (für Blutzucker) oder das Meßhaar (für Gewebezucker) aufgebracht.
Der abfotografierte Sensor in der Skizze besitzt eine Platinelektrode und wurde zusammen mit Herrn Prof. Dr. Schöning (Technische Hochschule Aachen, Forschungszentrum Jülich) vor seiner Miniaturisierung entwickelt. Man erkennt gut das transparente Gel, welches das Enzym enthält und die Glukose oxidiert.
Pankreas-Nieren-Transplantation
Pankreas-Nieren-Transplantation
Ein interdisziplinäres Team von Experten aus der Chirurgie, Nephrologie und Endokrinologie betreut Patienten mit einem Diabetes mellitus Typ 1, die aufgrund ihrer schlechten Nierenfunktion von der Transplantation einer Niere Vorteile gegenüber einer Dialyse oder anderen Behandlungsarten haben. Für diese Patienten besteht manchmal die Möglichkeit, gleichzeitig auch die Bauchspeicheldrüse - und damit die Insulin-produzierenden endokrinen Zellen - transplantiert zu bekommen.
Ein großer Nachteil erwächst aus dem Umstand, daß mit der Bauchspeicheldrüse ("Pankreas") ein Organ transplantiert wird, welches leicht zu Entzündungen neigt, wenn man daran operiert. Deshalb ist die Erholungsphase von Patienten manchmal von Komplikationen unterbrochen und dauert mitunter lange. Hat man es aber geschafft, dann kann der Insulinbedarf sogar derart sinken, daß unter normalen Umständen gar kein Insulin mehr gespritzt werden muß. Dieser Zustand hält oft viel Jahre oder Jahrzehnte an und bedeutet einen deutlichen Zugewinn an Lebensqualität für viele Patienten.
Diese Form der Chirurgie hat an der Universitätsmedizin Rostock eine gute Tradition. Der heutige Rektor der Universität Rostock, Herr Professor Dr. med. W. Schareck hat zu seiner Zeit als aktiver Gefäß- und Transplantationschirurg mehrere Patienten erfolgreich operiert, die zum großen Teil auch heute noch ohne bzw. mit wenig Insulin auskommen.
Phosphatdiabetes
Wird zuviel Phosphat über den Urin ausgeschieden, dann spricht man vom "Phosphatdiabetes". Hierfür gibt es angeborene (z.B. mangelnder Abbau von FGF23) und erworbene Ursachen (z.B. vermehrte Bildung von FGF23). Die Folge davon sind oft erniedrigte Spiegel für Phosphat im Blut, aber auch - und dies stört die Patienten und Ärzte oft noch mehr - niedrige Spiegel an aktiviertem Vitamin D und Kalzium. Der Phosphatverlust über die Nieren kann auch zu einer verminderten Knochenfestigkeit mit Brüchen führen. Man spricht dann von einer "phosphopenischen Rachitis".
Wie wird ein Diabetes festgestellt?

Während früher diese Erkrankung durch Abschmecken des süßen Urins diagnostiziert und später die Zuckerausscheidung im Urin ermittelt wurde (Diabetes mellitus: "honigsüßer Durchfluß"), mißt man heutzutage den Blutzuckerspiegel (am besten nüchtern oder 2 Std. nach dem Trinken von Traubenzuckerwasser bzw. Johannisbeersaft mit 75 g Zucker). Oder es wird der Anteil des roten Blutfarbstoffs bestimmt, der durch hohe Blutzuckerwerte verändert wird (HbA1c, "Langzeitblutzuckerwert"). Noch vor 20 Jahren haben Patienten (und Ärzte) die Ausscheidung von Zucker im Urin, welche der Erkrankung ihren Namen gab, mit Urin-Teststreifen gemessen und die Verfärbung mit verschiedenen Stiften in einem Tagebuch dokumentiert. Heutzutage stehen moderne Blutzuckermessgeräte zur Verfügung, die an Computer angeschlossen oder mit Handys, Laptops, etc. verbunden werden können.
So ist es heutzutage möglich, die Glukose länger als 1 Monat unter der Haut in der Flüssigkeit zu messen, die zwischen den Organen und Zellen z.B. in die Lymphe fließt ("Gewebezucker"). Die Ergebnisse der Messungen können auf ein Handy oder eine Computeruhr ("Smart-Watch") gespielt und mithilfe eines kleinen Programmes ("App") ausgelesen werden. Diese Programme sind auch von Familienangehörigen installierbar, sodaß beispielsweise Eltern die Glukosewerte ihrer Kinder nachsehen können, auch wenn sich diese woanders befinden (Kindergarten, Schule, Sport, Kindergeburtstag, Übernachtung, Ferienlager). Sofern dies gewünscht ist, binden wir auch Familenangehörige in solche Systeme ein. Besonders attraktiv sind solche technischen Lösungen für Patienten, die Untrzuckerungen erfahren, ohne daß sie diese merken, weil dann ein Alarm eingestellt werden kann.
Es ist deshalb wichtig, daß unsere Mitbürger ihre Vorsorgetermine beim Hausarzt wahrnehmen und bei bestimmten Symptomen wie steigende Urinmenge mit häufigem Wasserlassen und Durstgefühl, Problemen der Sehkraft und zunehmende Kraftlosigkeit gepaart mit Gewichtsabnahme ihren Arzt aufsuchen und entsprechende Angebote, z.B. Blutzuckermessung und Blutdruckmessung in der Apotheke, wahrnehmen.
Diabetes mellitus - darüber reden können
Oft wird gesagt, daß heutzutage die Behandlung für Diabetiker so gut ist, daß man im Prinzip ein ganz normales Leben führen kann. Das ist natürlich nicht richtig und zeigt nur, daß die Vorstellungen vom Leben mit Diabetes mellitus falsch sind oder daß man die Probleme nicht verstanden hat.
Fakt ist, daß noch vor wenigen Jahren die Möglichkeiten der Stoffwechselführung und der Therapie beim Diabetes viel eingeschränkter waren, als sie heute sind. Insofern kommt der Fortschritt in der Medizin auch Diabetikern zugute. Fakt ist aber auch, daß es große Unterschiede bei den Diabetikern und auch große Unterschiede zwischen den Diabetesformen existieren. Während es sich mit einer leichten Stoffwechselproblematik noch vergleichsweise gut leben läßt, ist die Diagnose eines T1DM oder der Beginn einer Insulintherapie bzw. das Eintreten bestimmter Folgen ein riesengroßer Einschnitt für die Lebensführung, den Lebensentwurf, für die Familie, etc.
Darüber ist zu reden, und darüber muß man reden können. Hinweise dazu finden sich in einem Artikel des Deutschen Ärzteblattes (Dezember 2022) und in dem untenstehenden Positionspapier.
Unser Programm für Patienten mit Diabetes mellitus
Im Diabetes-Team unserer Sektion arbeiten stationär und ambulant tätige Diabetes-Beraterinnen DDG und 2 Fachärzte mit Spezialisierung Diabetologie. Neben der umfangreichen Diagnostik (u.a. auch >24-Std.-Blutzuckermessungen) und der Behandlung diabetischer Füße, der diabetischen Stoffwechsellage und der Fettstoffwechselproblematik liegt ein wichtiger Schwerpunkt auf der Diagnostik und Therapie der arteriellen Hypertonie, was insbesondere für das Auftreten von Folgeschäden relevant ist.
Beachtenswert ist überdies die interdisziplinäre Zusammenarbeit an der UMR: In der Augenklinik besteht viel Erfahrung bei der Charakterisierung und Quantifizierung der diabetischen Retinopathie. Eine besondere Expertise liegt dort auf dem Gebiet der diabetischen Neuropathie durch Spiegelung von Nervenfasern im Auge mit international einmaligen Mikroskopen vor. Bitte informieren Sie sich dort über entsprechende Studien- und Betreuungsangebote.
Im Haus bestehen seitens des Instituts für Diagnostische und Interventionelle Radiologie (Prof. M.-A. Weber) alle Möglichkeiten der Gefäßversorgung, sodaß neben der Darstellung von Engstellen auch Interventionen an den Blutgefäßen sofort durchgeführt werden können.
Enge Kontakte liegen zu den Kollegen des Gefäßzentrums (PD Dr. J. Groß und Dr. Th. Heller) vor, mit denen wir gemeinsam eine interdisziplinäre Wundsprechstunde anbieten (s.u.). Mit der Abteilung für Unfallchirurgie (Leiter: Prof. Dr. Mittlmeier) arbeiten wir nicht nur auf dem Gebiet der Osteoporose gut zusammen, sondern auch wegen des Schwerpunktes auf der operativen Versorgung von Patienten mit diabetischer Chondroarthropathie ("Charcot-Fuß"). Rostocker Transplantationschirurgen arbeiten darüberhinaus in internationalen Gremien mit, die die Standards in der Pankreas-Nierentransplantation definieren.
Abgerundet wird unser Diabetes-Programm durch den Beitrag der Kollegen aus der Medizinischen Biochemie und Molekularbiologie der UMR, die den Untergang der insulin-produzierenden Betazellen in der Bauchspeicheldrüse (Prof. Dr. S. Baltrusch und Prof. Dr. M. Tiedge) und unterschiedliche Diabetestypen sowie die Wirkung sowie Nebenwirkungen von Diabetesmedikamenten erforschen.